
Systemic inflammation and delirium during critical illness
危重患者的全身炎症和谵妄
杂志:Intensive Care Medicine,IF:27.1,中科院分区:1区,文章类型:Original Article,发表时间:2024.05
摘要
目的 本研究旨在确定炎症标志物和内源性抗凝物质活性与危重病期间谵妄和昏迷之间的相关关系。
方法 在这项前瞻性队列研究中,我们招募了在5个中心的内科或外科重症监护病房(ICU)接受治疗的呼吸衰竭和/或休克的成人患者。使用RASS评分量表和CAM-ICU评分量表对患者在 ICU 期间每天评估两次,出ICU后每天一次评估患者的精神状态。在研究的第 1、3 和 5 天,采集血样,并使用验证过的方法测量 C 反应蛋白(CRP)、干扰素-γ(IFN-γ)、白介素(IL)-1β、IL-6、IL-8、IL-10、IL-12、基质金属蛋白酶-9(MMP-9)、肿瘤坏死因子-α(TNF-α)、肿瘤坏死因子受体 1(TNFR1)和蛋白 C 的水平。使用多元逻辑回归分析生物标志物与第二天发生谵妄或昏迷相对于正常精神状态的几率之间的关联,并调整了年龄、脓毒症、序贯器官衰竭评估(SOFA)、研究日、皮质类固醇和镇静剂的影响。
研究结果 在 991 名参与者中,入组时的中位年龄(四分位距,IQR)为 62 [53-72] 岁,入组者SOFA 为 9 [7-11]。更高的 IL-6(优势比 [OR] [95% CI]:1.8 [1.4-2.3])、IL-8(1.3 [1.1-1.5])、IL-10(1.5 [1.2-1.8])、TNF-α(1.2 [1.0-1.4])和 TNFR1(1.3 [1.1-1.6])的浓度,以及较低的蛋白 C 浓度(0.7 [0.6-0.8])与第二天发生谵妄有关。更高的 CRP(1.4 [1.1-1.7])、IFN-γ(1.3 [1.1-1.5])、IL-6(2.3 [1.8-3.0])、IL-8(1.8 [1.4-2.3])和 IL-10(1.5 [1.2-2.0])的浓度,以及较低的蛋白 C 浓度(0.6 [0.5-0.8])与第二天发生昏迷有关。IL-1β、IL-12 和 MMP-9 与精神状态无关。
结论 炎症标志物和可能的内源性抗凝物质活性与危重病期间的谵妄和昏迷有关。
研究背景
谵妄是一种急性神经精神综合征,其特征包括注意力不集中、思维混乱、意识水平改变和病程波动,影响了多达一半的危重病患者。在这一人群中,谵妄的持续时间是更高死亡率的预测因素,并且在幸存者中,会导致认知障碍和日常生活活动中的残疾。尽管谵妄具有普遍性及其不良的长期结局,然而其潜在的生物机制仍然不清楚。
急性炎症和内源性抗凝物质活性的下降会促进危重病综合征(如脓毒症、急性呼吸窘迫综合征(ARDS)和手术)期间的器官功能障碍,这些相互关联的机制被假设为谵妄的促成因素。炎症标志物水平升高和内源性抗凝物质活性标志物水平降低与危重病期间的谵妄和昏迷(谵妄的风险因素)有关。然而,这些研究受限于样本量小、标志物数量有限以及关联不一致。此外,这些研究未考虑其他潜在的谵妄和昏迷风险因素,使得先前的发现存在偏见。因此,这些危重病期间谵妄和昏迷的潜在机制需要进一步研究。
因此,我们在一项多中心的前瞻性队列研究中,研究了炎症标志物和内源性抗凝活性标志物与危重病患者谵妄和昏迷之间的关联。我们假设,在危重病期间,更高浓度的炎症标志物和更低浓度的内源性抗凝活性标志物与谵妄和昏迷均相关。
结果
在2007年1月至2010年12月期间,研究人员共招募了1047名参与者。在首次住院期间,7名参与者撤回了使用其数据的许可。我们无法从49名参与者处收集血样(见补充图S2)。因此,最终队列包括991名参与者,其年龄中位数(四分位距[IQR])为62岁(53至72岁),且疾病严重程度较高(见表1)。
谵妄和昏迷
在符合条件的参与者天数中,超过97%的患者完成了心理状态评估。补充表S2报告了按研究天数划分的缺失心理状态数据的频率。在11天的研究期间,约有7成参与者出现了谵妄,持续时间的中位数(IQR)为3天(2-5天)(表1)。6成参与者发生了昏迷,持续时间的中位数为3天(1-5天)。研究第2、4、6天的心理状态(即谵妄、昏迷或正常)的分布情况在补充材料的补充表S1中展示。
标志物浓度
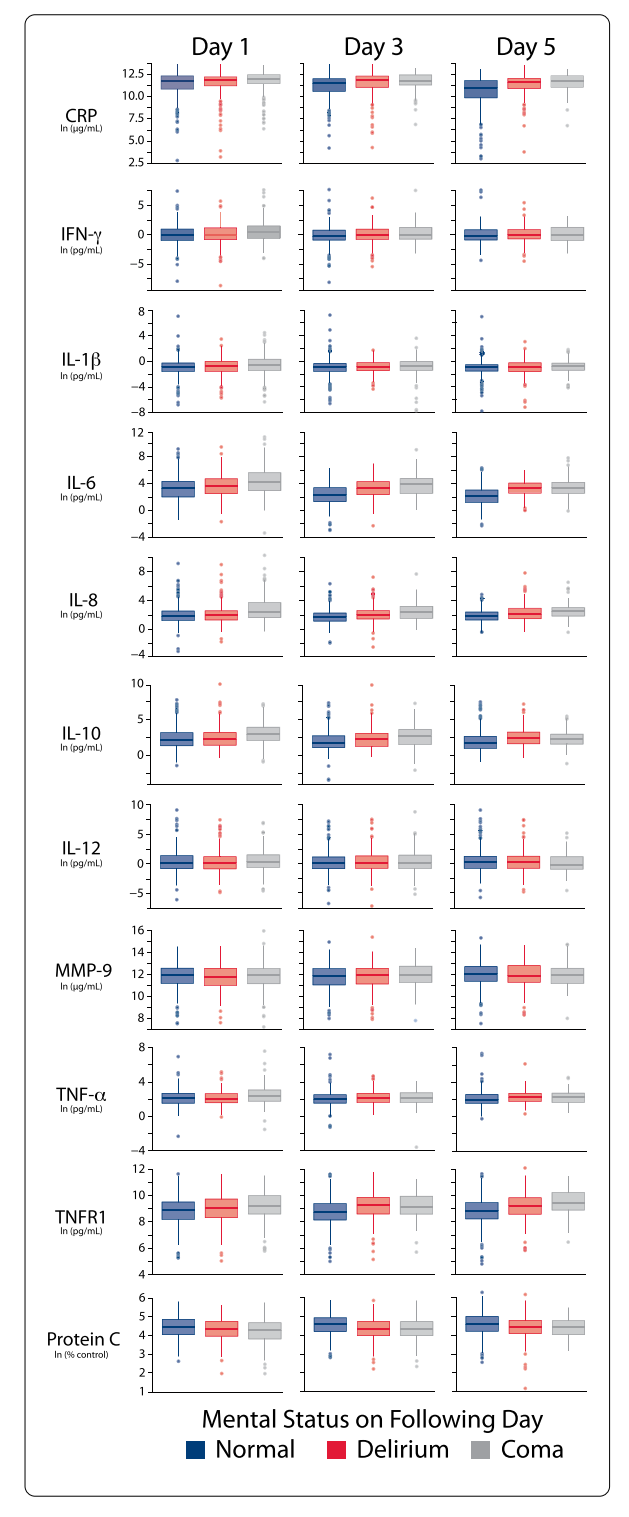
在超过90%的符合条件的参与者中,测量了标志物浓度。补充表S3报告了按研究天数划分的缺失生物标志物数据的频率。按研究第1、3、5天的心理状态分层的每个标志物浓度在图1中展示。研究第1、3、5天的每个标志物的中位浓度在电子补充材料的表S4中展示。
炎症标志物与次日谵妄和昏迷的关系
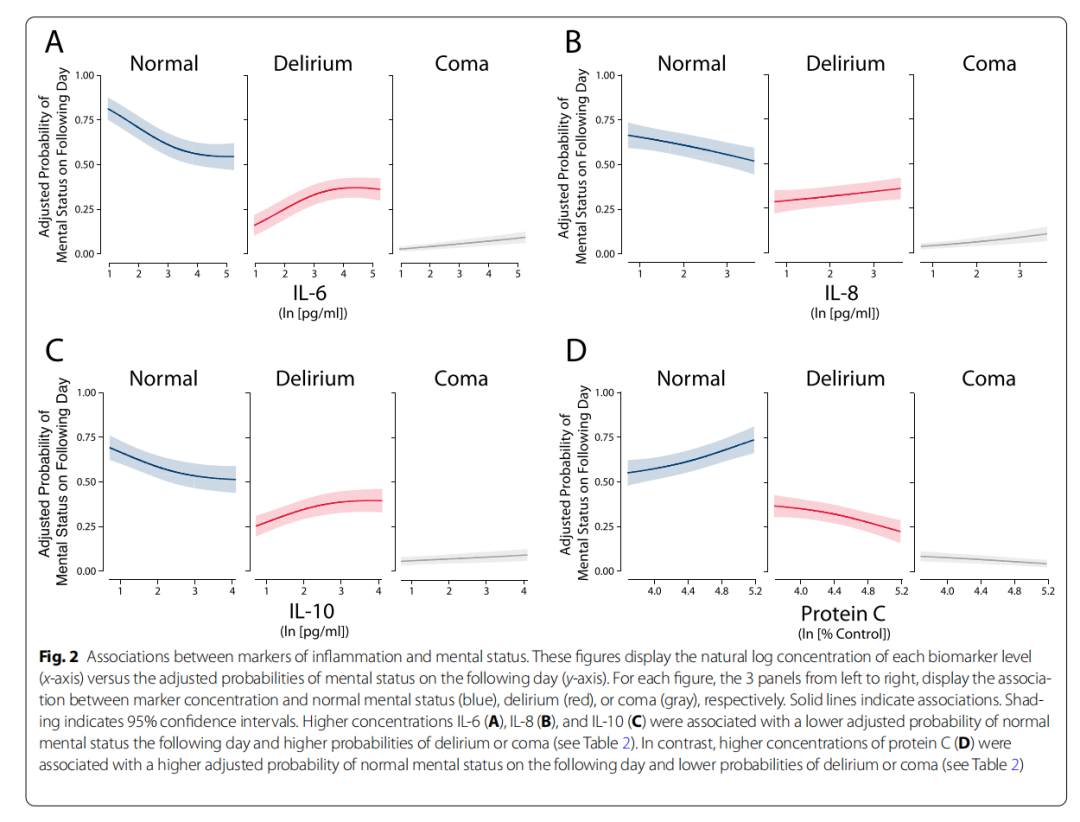
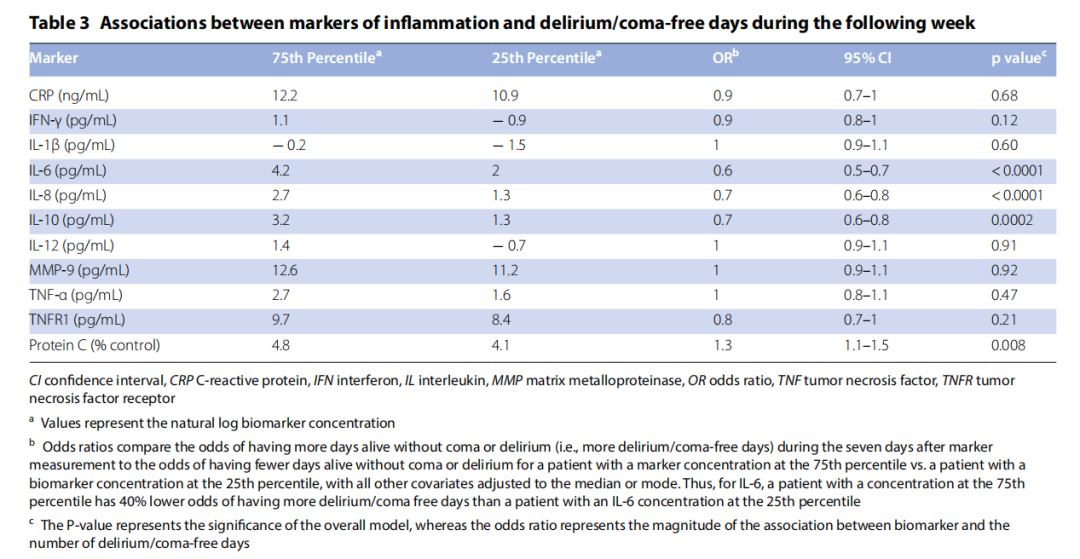
在调整年龄、严重败血症、qSOFA评分、研究天数、类固醇使用及镇静剂和阿片剂量等因素后,较高的IL-6(OR 1.8, 95% CI [1.4–2.3]; 表2,图2A)、IL-8(OR 1.3, 95% [1.1–1.5]; 表2,图2B)、IL-10(OR 1.5, 95% [1.2–1.8]; 表2,图2C)、TNF-α(OR 1.2, 95% [1.0–1.4]; 表2,补充图S3A)和TNFR1(OR 1.3, 95% [1.1–1.6]; 表2,补充图S3B)的浓度与次日出现谵妄的更高几率相关,而较低的蛋白C浓度(OR 0.7, 95% [0.6–0.8])也与次日谵妄的更高几率相关(表2,图2D)。CRP、IFN-γ、IL-1β、IL-12、MMP-9和蛋白C的浓度与谵妄无关(表2)。
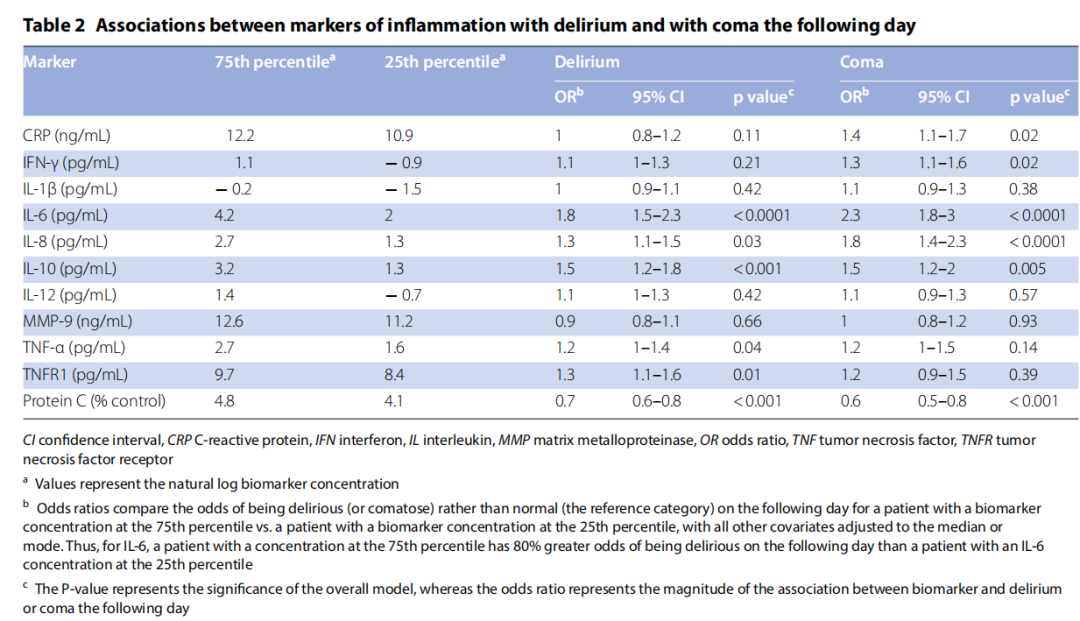
在调整协变量后,较高的CRP(OR 1.4, 95% [1.1–1.7]; 表2,补充图S3C)、IFN-γ(OR 1.3, 95% [1.1–1.6]; 表2,补充图S3D)、IL-6(OR 2.3, 95% [1.8–3.0]; 表2,图2A)、IL-8(OR 1.8, 95% [1.4–2.3]; 表2,图2B)和IL-10(OR 1.5, 95% [1.2–2.0]; 表2,图2C)的浓度与次日出现昏迷的更高几率相关。较低的蛋白C浓度(OR 0.6, 95% [0.5–0.8])也与次日昏迷的更高几率相关(表2,图2D)。IL-1β、IL-12、MMP-9、TNF-α和TNFR1的浓度与昏迷无关(表2)。
炎症标志物与无谵妄/昏迷天数的关系
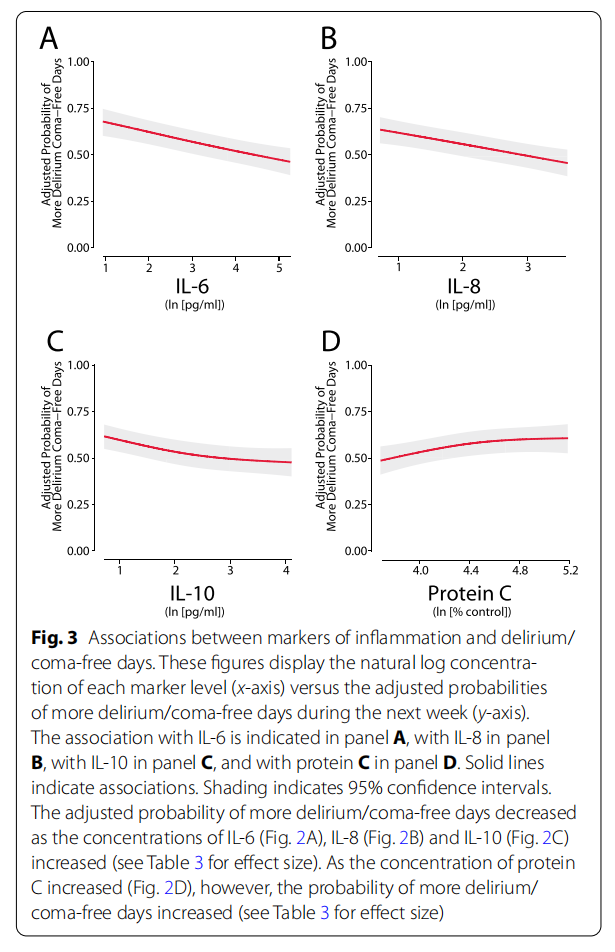
在调整协变量后,较高的IL-6(OR 0.6, 95% CI [0.5–0.7])、IL-8(OR 0.7, 95% [0.6–0.8])和IL-10(OR 0.7, 95% [0.6–0.8])浓度以及较低的蛋白C浓度(OR 1.3, 95% [1.1–1.5])与标志物测量后7天内的较少无谵妄/昏迷天数相关(表3,图3)。CRP、IFN-γ、IL-1β、IL-12、MMP-9、TNF-α和TNFR1的浓度与无谵妄/昏迷天数无关(表3)。
总结
总之,我们发现IL-6、IL-8、IL-10和C反应蛋白与标志物测量后的次日谵妄和昏迷的发生以及接下来一周内的无谵妄/昏迷天数之间存在一致的关联。这些数据支持了全身炎症和可能的凝血功能紊乱在重症患者谵妄和昏迷的病理生理学中发挥作用的假设。
内容拓展
危重病人的谵妄
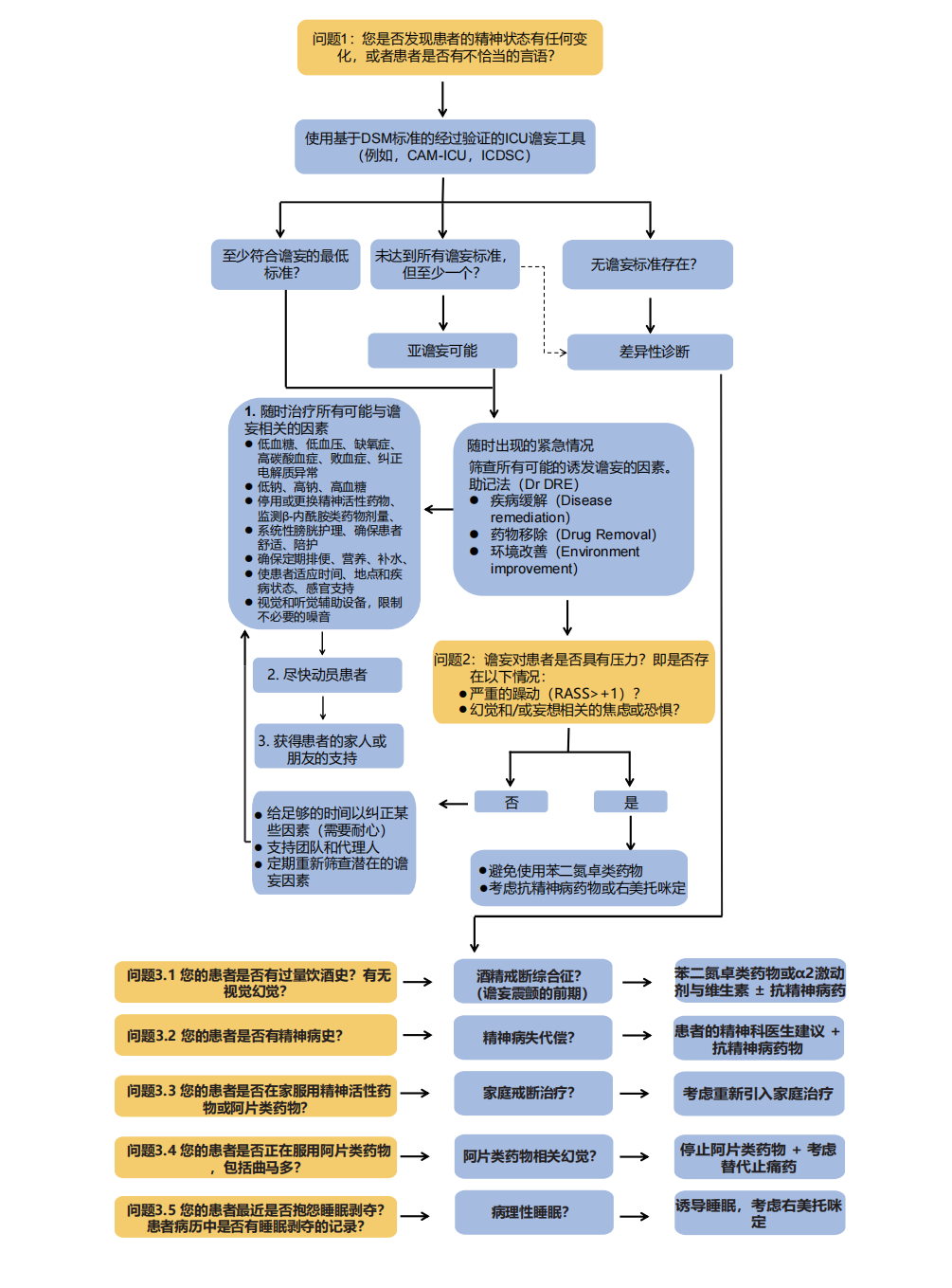
谵妄是重症患者脑功能障碍最常见的表现。在ICU中,谵妄的持续时间与过高的死亡率、住院时间、护理成本和获得性痴呆独立相关。尽管有许多关于谵妄的神经递质/功能和/或损伤假说,但目前没有统一的机制。未使用可靠的谵妄评估工具时,谵妄可能会被误诊(可能被低估、也可能被高估或被轻视),这进一步支持了常规使用监测工具的建议。目前最为有效的ICU床旁评估工具是CAM-ICU和ICDSC,两者都能检测到亚谵妄综合征。这两种工具在神经损伤患者中存在一定的局限性,但在主要损伤的后遗症稳定后,仍然能提供有价值的谵妄信息。
现在已知抗精神病药物和其他精神活性药物不能可靠地改善重症患者谵妄的脑功能。ICU团队应系统地筛查诱发和促成因素,这些因素包括心脏/呼吸衰竭或败血症的加重、代谢紊乱(如低血糖、钠失衡、尿毒症和高血氨症)、使用精神活性药物,以及由于长期固定、未矫正的视力和听力缺陷、不良的睡眠习惯和与亲属的隔离导致的感官剥夺。ABCDEF(A2F)方案有助于实施2018年《成人ICU患者的疼痛、躁动/镇静、谵妄、活动不便和睡眠紊乱》(PADIS)指南。在几乎100家机构的超过25,000名患者中,A2F方案显示出剂量反应效应(即方案执行率越高),能够改善生存率、住院时间、昏迷和谵妄的持续时间、成本,并减少ICU的反复入院和出院至养老院的情况。
ICU相关谵妄的定义
根据《精神障碍诊断与统计手册》(DSM-5),谵妄被定义为一种注意力障碍(主要特征),这种障碍在短时间内发展,并伴随着其他认知障碍,而这些认知障碍不能用其他既存、已确立或正在发展的神经认知障碍更好地解释,也不是在严重降低的觉醒水平的背景下发生的。同时,病史、体格检查或实验室检查的证据表明,这种障碍是由另一种医疗状况、物质中毒或戒断的直接生理后果引起的
ICU相关谵妄的流行病学
有报道,谵妄在60-80%的机械通气患者中发生,而在病情较轻的ICU患者中则为20-50%。随着全球范围内越来越多地使用经过验证的诊断工具,并且ICU中常规管理的调整以减少过度镇静的策略,许多ICU的谵妄发生率现在已下降约25%。
ICU相关谵妄的诊断
《重症监护病房成人患者疼痛、躁动/镇静、谵妄、不活动和睡眠紊乱(PADIS)指南-2018版》通过严格的心理测量评估,建议对重症监护病房成人患者的谵妄进行常规监测,并使用重症监护病房意识混乱评估方法(CAM-ICU)或重症监护谵妄筛查清单(ICDSC)。
ICU相关谵妄的预防和管理
ICU谵妄的预防策略主要包括避免常规使用抗精神病药物、镇静药物、他汀类药物或氯胺酮,因为这些药物在预防谵妄方面并未显示出显著效果。此外,应加强非药物干预,如遵循PADIS指南,通过减少过度镇静和促进早期活动来降低谵妄的发生率。
ICU相关谵妄的药物治疗
镇痛与镇静的选择:A2F bundle中的 "C" 代表镇静选择,强调谨慎选择镇静剂以确保患者获得最佳治疗效果。PADIS指南建议在机械通气的重症患者中优先使用丙泊酚或右美托咪定,而非苯二氮卓类药物。这是基于多项观察性研究,显示苯二氮卓类药物与更高的谵妄风险相关。
丙泊酚或右美托咪定与苯二氮卓类药物的对比:多项随机对照试验比较了右美托咪定和丙泊酚在重症患者中的效果。尽管这些研究未发现两者在拔管时间等重要二级结局方面存在显著差异,但均显示苯二氮卓类药物组的结局更差。
SPICE III和MENDS 2试验:在SPICE III试验中,右美托咪定与常规镇静(包括丙泊酚、咪达唑仑等)在90天死亡率等主要结局上无显著差异,表明右美托咪定并未显著优于其他常用镇静剂。MENDS 2试验进一步支持了右美托咪定与丙泊酚在谵妄和昏迷天数、呼吸机依赖天数和90天死亡率等结局上无显著差异的结论。
逐步停止镇静剂的研究:一项RCT研究显示,在手术后ICU患者中,立即停止镇静剂的组相比维持中度镇静的组,谵妄的发生率和持续时间显著减少。
ICU相关谵妄的非药物治疗
多组分干预措施的有效性:PADIS指南推荐使用多组分干预措施,包括重新定向、认知刺激、睡眠改善、早期活动以及使用助听器和眼镜等。这些干预措施已被多项研究证明在改善重症监护患者的谵妄发生率、ICU住院时间和医院死亡率方面有效。
家庭参与的重要性:A2F bundle 中的 "F" 代表家庭参与护理,这在ICU中被认为是降低谵妄风险的重要因素。特别是在COVID-19疫情期间,一项研究显示,与家人或朋友的探访(无论是现场还是虚拟探访)与谵妄风险的降低相关。
减少镇静剂的使用:A2F bundle 强调轻度镇静和避免使用苯二氮卓类药物,这种方法与减少谵妄和昏迷天数、增加清醒天数有关。此外,停止或减少镇静剂的使用在研究中也显示出减少谵妄的发生率和持续时间。
优化患者护理环境:通过优化呼吸机设置以减轻患者的呼吸负担,进而减少对镇痛药物、镇静剂和神经肌肉阻滞剂的需求,这种策略在ICU资源紧张时期(如疫情期间)尤为重要。
危重患者谵妄诊治流程
结语
谵妄是一种急性器官功能障碍,独立预测死亡率及多种并发症,包括ICU和医院住院时间延长、认知功能障碍和费用增加。PADIS指南推荐使用CAM-ICU和ICDSC进行ICU相关谵妄的诊断。抗精神病药物、右美托咪定、他汀类药物和氯胺酮不推荐用于预防谵妄,抗精神病药物也不推荐用于治疗谵妄,但在短期内可用于控制严重的激动或焦虑症状(如幻觉、妄想、恐惧)。非药物治疗,包括A2F方案,是预防和治疗ICU谵妄的主要手段,建议增加“R”以强调在急性呼吸窘迫综合症(ARDS)患者及一般机械通气患者中更好地管理呼吸驱动和呼吸机设置。未来研究应重点关注诊断工具、抗精神病药物对幻觉和妄想的影响,以及非药物干预对谵妄的预防和治疗及其长期效果。
参考文献
Stollings JL, Kotfis K, Chanques G, Pun BT, Pandharipande PP, Ely EW. Delirium in critical illness: clinical manifestations, outcomes, and management. Intensive Care Med. 2021 Oct;47(10):1089-1103. doi: 10.1007/s00134-021-06503-1. Epub 2021 Aug 16. PMID: 34401939; PMCID: PMC8366492.
